膠原病(総説)
膠原病の概念
膠原病は英語でcollagen diseaseといいますが、1942年に昔の人が提唱した結合組織にある膠原繊維に色々な病気が起きると言う事からこのような名前になっています。
病気としては、関節リウマチ、全身性エリテマトーデス、強皮症,多発性筋炎、皮膚筋炎、混合性結合組織病、シェーグレン症候群など、そして血管炎である結節性多発動脈炎などがありますが、まとめて自己免疫疾患です。自己免疫疾患とは、本来自分を守るために存在する免疫システムが自分を攻撃してしまう病気を総称して言います。自己免疫疾患にはいわゆる膠原病以外の病気もたくさん含まれています。
自己免疫疾患とは
自己免疫疾患とは、本来自分を守るための免疫システムが異常をきたす状態で、自分自身を攻撃してしまう自己反応性のT細胞や自己抗体といったものが体内に出来てしまうことで起きて来ます。ただ、この現象は珍しいことでは全然ありません。だれでも自分を攻撃してしまう細胞や抗体を少なからず持っています。
しかし、普通は非常に少ないか、しっかりと抑えられていて問題がないようになっています。ところが、ストレス、特定の物質に反応しやすい体質、または感染症などが引き金になってこの抑制がうまくいかなくなると自己免疫疾患を発症してしまいます。膠原病の原因はまだはっきりと分かっていないのですが、それは、その原因が人それぞれで大きく異なるということが理由の一つです。
症状
膠原病の症状は多彩です。疲れやすい、熱が出る、皮膚に特徴的な発疹が出る、髪が抜ける、筋力が低下する、皮膚が硬くなる、寒い時に指が非常に白くなる、空咳が出る、唾液の出が悪い、涙が少なく目が乾く、日光に当たるとひどい日焼けをする、といった自覚症状から、尿にタンパクがでる、貧血が進む、白血球が減る、といった血液検査、尿検査をしなければ分からないような症状もあります。障害される臓器も多彩です。全身性エリテマトーデスでは、主に皮膚、脳、心臓、肺、腎臓など、強皮症では、皮膚、肺、胃腸、多発性筋炎、皮膚筋炎では、筋肉、シェーグレン症候群では、涙腺、唾液腺、などです。膠原病の診断は、これらの症状の組み合わせや、血液検査の結果を合わせて行います。そして、病気の状態、程度をみて治療法を決定します。
膠原病診療の問題点は、その様な症状を見たときに膠原病を疑わなければ診断が遅れてしまうことにあります。診断が遅れれば、その分臓器の障害が進行してしまう場合もあり治療成績にも影響してきます。上記のような症状が持続する、もしくはひどくなって来るような場合は専門医の診察を受けてください。
一般的治療
免疫のシステム異常が自己免疫疾患を起こすことからそれに対する治療としては、免疫抑制療法が基本となります。薬剤としてステロイドホルモンやメトトレキサート、シクロスポリン、エンドキサン、イムランなど、最近ではセルセプトという薬も使われるようになって良い成績が出ています。免疫抑制療法自体も非常に進歩してきました。エンドキサンなどの使い方が確立してきたので病気のコントロールがやりやすくなっています。
透析のような形で血液を浄化する血漿交換や免疫吸着療法などの血液浄化療法も取り入れる場合があります。治療の目的は病気の勢いを押さえ、色々な臓器に起きる障害を防ぐことです。また、症状に応じた対症療法も行います。
最新の治療
関節リウマチですでに保険適応となっている抗TNF-α療法のように、病気に重要な物質を特異的に攻撃する治療法が関節リウマチ以外の膠原病でも行われてきています。抗CD20抗体というのですが、膠原病に関しては日本ではようやく治験(当院も参加しています)が行われだしたところですが、非常に期待されている治療法の一つです。
膠原病患者さんへ
膠原病の治療は確実に進歩しています。ただ、まだ治験段階の薬も多いことから実際使用できるようになるには時間が必要だと思います。また、今の治療でコントロールできている方はかなり居られるので全ての患者さんにこういった薬は必要ではないと考えられます。
新薬の一般的使用には、まだまだ時間がかかりますので、それまでは患者さんは、専門医のもとできちんとした治療を続けることが一番でしょう。新薬の情報や治験なども専門医の施設なら情報も入りやすいです。患者さんが医者を選ぶ時代でもあります。積極的にインターネットなどで勉強していくことも大切です。
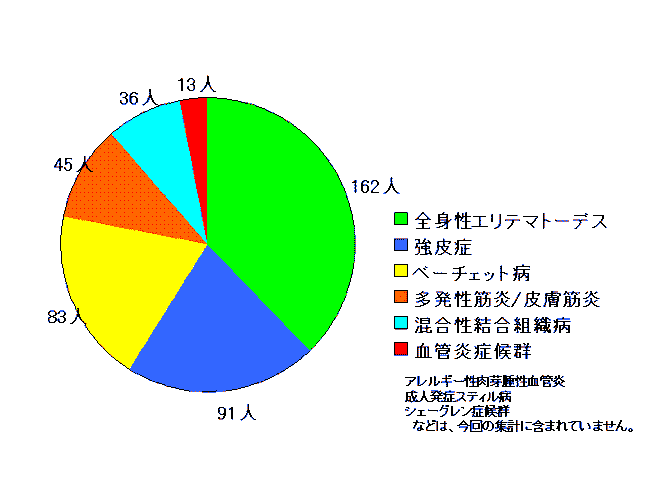
当院で診療中の主な膠原病患者数(2009年度)